NIK: szpitale nieprzygotowane do identyfikacji niebezpiecznych zdarzeń
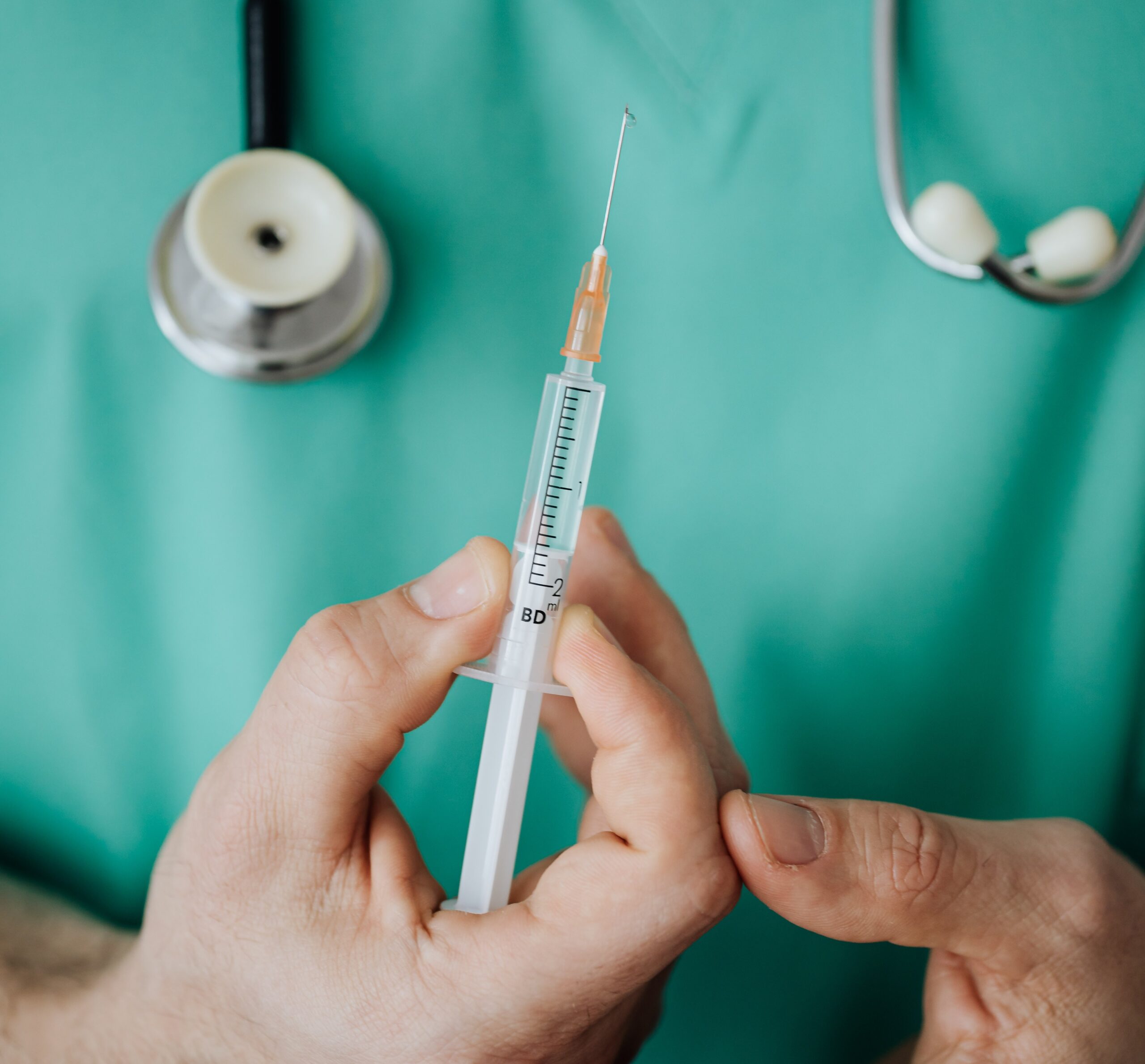
Najwyższa Izba Kontroli sprawdziła szpitale pod kątem identyfikacji oraz minimalizowania ryzyka wystąpienia niebezpiecznych zdarzeń i stwierdziła, że większość z nich nie była do tego w pełni przygotowana. W jednej trzeciej placówek wystąpiły zranienia. Nierzetelnie sporządzane były raporty dotyczące zranień ostrymi narzędziami.
NIK skontrolowała 4 szpitale kliniczne, 5 szpitali wojewódzkich i 3 szpitale powiatowe. Okres objęty kontrolą to lata 2017-2020.
W szpitalach tych odnotowano 1130 przypadków, w których pracownicy udzielający świadczeń zdrowotnych narażeni byli na oddziaływanie czynników niebezpiecznych i szkodliwych. Analiza kosztów postępowań związanych z takimi zdarzeniami w 10-ciu szpitalach pokazała, że średnio wyniosły one od 17 zł do 961 zł oraz od około 3 200 zł do około 3 600 zł, jeśli uwzględnić czasową niezdolność pracownika do pracy.
Jednak tylko w jednym szpitalu wystąpiono o rekompensaty w związku ze zranieniem (odszkodowań domagały się dwie osoby, otrzymała tylko jedna). Kontrolerzy Izby nie stwierdzili też, by przeciwko badanym placówkom prowadzone były postępowania sądowe.
Kontrola NIK pokazała także, że w 11-tu szpitalach (92 procent) zapewniano personelowi bezpieczny sprzęt medyczny. W pięciu placówkach nie było jednak bezpiecznych igieł do pobierania krwi, a w dwóch nie używano ampułek bezigłowych, a to właśnie w związku ze stosowaniem szklanych ampułek, a także igieł iniekcyjnych najczęściej dochodzi do zranień.
Tylko w czterech na 12 kontrolowanych szpitali odnotowano stały, coroczny wzrost zakupów bezpiecznego sprzętu, w trzech innych placówkach wydatki te malały, a w jednym nie było ich w ogóle, stosowano tam jednak bezpieczne ampułki.
Dyrektorzy, którzy nie zwiększali wydatków na zakup bezpiecznych narzędzi medycznych tłumaczyli to trudną sytuacją finansową szpitali i wysokimi kosztami wyposażenia stanowisk pracy w sprzęt zapobiegający zranieniom.
Z ustaleń Izby wynika także, że zaledwie w trzech szpitalach odnotowano wyraźny, choć stopniowy spadek przypadków zranień.
Czytaj także: Nowoczesny robot do dezynfekcji w Szpitalu św. Elżbiety >>>
Zgodnie z dyrektywą Unii Europejskiej, od 11 maja 2013 roku istnieje obowiązek natychmiastowego (codziennego) raportowania o zranieniach i jak wynika z kontroli NIK, szpitale realnie wdrożyły tę procedurę.
Nieprawidłowości dotyczyły natomiast przygotowywania przez placówki półrocznych raportów dotyczących zranień. Spośród 12-tu kontrolowanych szpitali aż w ośmiu dokumenty te sporządzano nierzetelnie, co zdaniem Izby ograniczało możliwość bieżącego korygowania błędów i zapobiegania im w przyszłości.
Problemem może być też fakt, że placówki ochrony zdrowia nie są zobligowane do przekazywania tych raportów jakiejkolwiek zewnętrznej instytucji. Nie tylko uniemożliwia to gromadzenie pełnych, wiarygodnych danych, ale także planowanie i podejmowanie skutecznych działań profilaktycznych, zmniejszających ryzyko wystąpienia negatywnych zdarzeń także w takich miejscach, w których jeszcze do nich nie doszło.
Dlatego Izba złożyła wniosek do ministra zdrowia o wprowadzenie obowiązku przekazywania Państwowej Inspekcji Sanitarnej informacji na temat liczby zranień na stanowiskach zagrożonych takimi zdarzeniami.
Codziennie dochodzi do około 100 zranień wśród pracowników ochrony zdrowia w związku z używaniem przez nich sprzętu medycznego. Jednak dane te mogą być mocno zaniżone i szacuje się, że na 6 przypadków zranień zgłaszany jest tylko jeden. Pozostałe są bagatelizowane lub ignorowane i przez pracowników i przez pracodawców.
Potencjalnie na zranienia narażonych jest nie mniej niż 247,5 tysiąca pracowników placówek ochrony zdrowia (pielęgniarki, położne, ratownicy medyczni lekarze dentyści, lekarze specjaliści w zakresie: chirurgii, położnictwa i ginekologii, anestezjologii i intensywnej terapii, medycyny ratunkowej), a na napromieniowanie nie mniej niż 192,5 tysiąca (pielęgniarki, technicy elektroradiologii i lekarze radiolodzy).
W przypadku pracowników, niebezpieczne zdarzenia oznaczają możliwe kłopoty zdrowotne, w przypadku pracodawców – potencjalnie wysokie koszty z powodu wypłaty odszkodowań, nieobecności pracownika, czy jego odejścia z pracy, albo przejścia na rentę.










