Pracownik na home office i jego opieka zdrowotna – jak zapewnić niezbędną opiekę i wsparcie?
Artykuł Promocyjny
Pracownik na home office i jego opieka zdrowotna – jak zapewnić niezbędną opiekę i wsparcie?
Home office, czyli praca zdalna, to sposób wykonywania przez pracowników obowiązków zawodowych z domu. Taki sposób pracy stał się szczególnie przydatny w okresie pandemii. Pracodawca ma obowiązek zapewnić pracownikowi pracującemu w ten sposób niezbędne środki i narzędzia do pracy. Standardem wśród pracodawców stała się opieka medyczna dla pracowników, także dla tych pracujących zdalnie.
Co to jest home office?
Praca zdalna jest obecnie świadczona na podstawie przepisów tzw. ustawy covidowej z marca 2020 roku, czyli ustawy o szczególnych rozwiązaniach związanych z zapobieganiem, przeciwdziałaniem i zwalczaniem COVID-19, innych chorób zakaźnych oraz wywołanych nimi sytuacji kryzysowych.
Zgodnie z nią pracodawcy mogą kierować pracowników do pracy zdalnej w okresie obowiązywania stanu zagrożenia epidemicznego lub stanu epidemii oraz do trzech miesięcy po ich odwołaniu.
W Kodeksie pracy od 2007 roku znajdują się przepisy dotyczące telepracy, ale nie są one dostosowane do obecnych realiów, dlatego już od roku w trakcie prac legislacyjnych jest projekt nowelizacji Kodeksu pracy, który szczegółowo określa zasady prowadzenia pracy w trybie zdalnym. Wejdą one w życie, gdy przestaną obowiązywać obecne, związane z epidemią, przepisy.
Definicja pracy zdalnej, zawarta w projekcie nowelizacji Kodeksu pracy, określa, że jest to praca wykonywana całkowicie lub częściowo w miejscu zamieszkania pracownika lub w innym miejscu ustalonym przez pracownika i pracodawcę, i przebiega szczególnie z wykorzystaniem środków bezpośredniego porozumiewania się na odległość.
Czytaj także: Lux Med Onkologia ma zgodę na transplantologię >>>
Pracodawca ma obowiązek dostarczenia pracownikowi materiałów i narzędzi niezbędnych do wykonywania pracy zdalnej oraz pokrycia kosztów związanych z tą pracą przez pracownika. Minimalny katalog takich kosztów zostanie określony w przepisach, dotyczyć będzie na przykład kosztów energii elektrycznej, dostępu do internetu czy instalacji niezbędnych narzędzi. Pracodawca musi także zapewnić pracownikowi odpowiednie szkolenie, między innymi dotyczące zasad BHP, ma także prawo kontrolować miejsce wykonywania pracy.
Natomiast pracownik może wykorzystywać w wykonywaniu swoich obowiązków także niezapewnione przez pracodawcę materiały i narzędzia, jeśli zapewni ochronę informacji poufnych oraz innych chronionych prawem. Ma także obowiązek prowadzenia ewidencji wykonywanych czynności.
Wiele aspektów świadczenia pracy w sposób zdalny jest jeszcze w trakcie ustalania z przedstawicielami pracodawców i pracowników.
Jakie są plusy i minusy pracy zdalnej?
Praca zdalna ma wiele pozytywnych stron. Pozwala pracownikom oszczędzać czas, gdyż nie muszą dojeżdżać do siedziby firmy, umożliwia też elastyczne wykorzystanie czasu pracy, co ma szczególne znaczenie w przypadku osób opiekujących się dziećmi.
Oczywistym plusem home office w trakcie pandemii jest ograniczenie kontaktu z innymi i co się z tym wiążę, zmniejszenie ryzyka zakażenia się COVID-19, ale także ryzyka zachorowania na inne choroby zakaźne, takie jak grypa.
Skierowanie pracowników do pracy zdalnej pozwala pracodawcy obniżyć koszty prowadzenia działalności poprzez wyeliminowanie lub zmniejszenie opłat za wynajmowanie powierzchni biurowej oraz innych wydatków ponoszonych w związku z utrzymywaniem siedziby firmy.
Jednak taki sposób pracy może mieć także pewne negatywne strony. Chociaż coraz więcej pracodawców przekonuje się do takiego systemu, niektórzy ciągle są nieufni i mają tendencję do nadmiernego kontrolowania pracowników pracujących z domu, podejrzewając ich o to, że zamiast pracować oddają się innym zajęciom.
Czytaj także: Opieka zdrowotna przynosi ponad tysiąc złotych oszczędności rocznie na pracownika >>>
Do tego celu służy zwykle informatyczny system firmowy, umożliwiający sprawdzenie, o jakiej godzinie pracownik się do niego zalogował, jakie czynności wykonał oraz ile czasu mu one zajęły. Zastosowanie takiego systemu zależy także od rodzaju wykonywanej pracy. Łatwo w ten sposób kontrolować informatyka czy sprzedawcę, do którego zadań należy prowadzenie rozmów i korespondencji z klientami, trudniej pracownika działu kadr czy pracownika ds. marketingu albo osób, które pracują twórczo.
Dla tych, którzy przyzwyczajeni są do pracy w zespole, zamknięcie w czterech ścianach domu może być trudnym doświadczeniem i może skutkować spadkiem motywacji do pracy i spadkiem wydajności. Jednak dla osób, które bardziej angażują się w swoje obowiązki zawodowe, gdy nie rozprasza ich obecność innych, może to być idealne rozwiązanie.
Rola pracodawcy polega tutaj na podtrzymaniu więzi i kontaktów pracowników z firmą. Może to polegać na organizacji regularnych spotkań w siedzibie firmy czy spotkań online w wyznaczonych godzinach, zarówno w czasie pracy jak i po jej zakończeniu, a także na umożliwieniu bezpośrednich kontaktów między pracownikami za pośrednictwem firmowego intranetu. Może to pomóc osobom, które preferują pracę w zespole, w znalezieniu “namiastki” takiego zespołu, a tym, którzy mają tendencje do odosabniania się, do nawiązania kontaktów ze współpracownikami w “bezpieczniejszej” dla nich niż bezpośrednia formie.
Jak pracodawca może zadbać o zdrowie pracownika na home office?
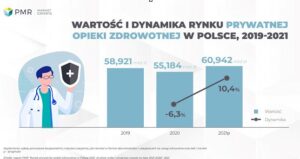
Opieka zdrowotna dla pracowników to obecnie standard, taki benefit oferują prawie wszyscy pracodawcy. Zwykle jest to abonament medyczny, częściowo lub całkowicie finansowany przez pracodawcę, często także karta umożliwiająca korzystanie z obiektów sportowych, również może ona być częściowo lub całkowicie finansowana przez pracodawcę.
Takie świadczenia pozapłacowe mają szczególne znaczenie w okresie pandemii, kiedy dbanie o zdrowie i budowanie odporności nabrało szczególnego znaczenia. Są także ważne dla osób pracujących w domu, które siłą rzeczy ograniczyły swoją aktywność fizyczną.
Rozwój telemedycyny, który przyspieszyła pandemia, ułatwił korzystanie ze świadczeń medycznych bez konieczności opuszczania domu. Zdalnie można uzyskać specjalistyczną poradę, w razie koniczności – e-skierowanie na dalsze badania, a także e-recepty na potrzebne leki, które można realizować na przykład za pośrednictwem portalu wapteka.pl.
Profilaktyczne badania będące częścią abonamentów medycznych (często są one łączone ze świadczeniami wynikającymi z przepisów o służbie medycyny pracy) pozwalają na bieżąco kontrolować stan zdrowia pracowników i reagować w sytuacji, gdy pojawiają się jakieś niepokojące symptomy, takie jak podwyższony poziom cukru stwierdzony podczas badania krwi czy podwyższone ciśnienie tętnicze.
Coraz więcej pracodawców zdaje sobie także sprawę z wpływu stanu psychiki na zdrowie fizyczne, dlatego częścią pakietów usług zdrowotnych coraz częściej są także konsultacje psychologiczne.
Potrzebę takiej pomocy odczuwają także pracownicy. Wyniki badania, zrealizowanego w ramach ogólnopolskiej kampanii „Zrozum. Poczuj. Działaj!” Pracodawców RP i Grupy ArteMis, wskazują, że prawie 90 procent osób uważa, że firma powinna pomagać pracownikom z zaburzeniami psychicznymi, a pracodawca powinien wprowadzić program dbający o zdrowie psychiczne zespołu.
71 procent uczestników badań odpowiedziało, że pracodawca powinien zainteresować się ich samopoczuciem. Takiego zdania było także 96 procent pracodawców.
Czytaj na ten temat: Pracownicy oczekują wsparcia w zakresie zdrowia psychicznego >>>
Jako konkretne rozwiązania pytani wskazywali między innymi wprowadzenie konsultacji z psychologami i psychoterapeutami, wprowadzenie ćwiczeń relaksacyjnych, szkoleń czy warsztatów na temat zdrowia psychicznego.
Raport pokazał także, że połowa badanych pracowników odczuwała przewlekły stres, związany głównie z nadmiarem zadań i presją czasu, co odbijało się na ich zdrowiu psychicznym. Pracodawcy dbający o dobrostan pracowników mogą przeanalizować organizację pracy i przydzielanie zadań poszczególnym pracownikom, tak, aby nie byli oni zbytnio przeciążeni pracą. Może to dotyczyć także pracowników zatrudnionych w formie zdalnej, którzy mogą mieć tendencję do poświęcania zbyt dużej ilości czasu na pracę i zatracaniu równowagi między życiem prywatnym i służbowym.
Aby zadbać o zdrowie pracowników pracujących zdalnie, zarówno fizyczne jak i psychiczne, pracodawca może także organizować w siedzibie firmy lub online warsztaty dotyczące umiejętności rozładowywania napięcia i zmniejszania stresu.
Dobrym narzędziem dbania o kondycję fizyczną i psychiczną są treningi (mogą być online) prowadzone przez fizjoterapeutów, pozwalające na niwelowanie skutków zdrowotnych spędzania kilku godzin w pozycji siedzącej. Takie zajęcia pozwalają się także zrelaksować, dzięki czemu wpływają pozytywnie na samopoczucie i zdrowie psychiczne. To z kolei sprawi, że pracownicy będą bardziej zadowoleni ze swojej pracy i co się z tym wiąże, będą chętniej i z większą efektywnością wykonywać swoje obowiązki.