Skłonność pracodawców do dbania o zdrowie pracowników od roku 2015 wzrosła w Polsce dwukrotnie – wynika z raportu Grant Thornton i Medicover. W roku 2019 prawie 60 procent pracodawców obiecywało w ofertach pracy benefity zdrowotne.
Kwestie zdrowotne stały się ważnym elementem, na który pracownicy zwracają uwagę podczas podejmowania decyzji o zatrudnieniu w danej firmie. W ostatnich latach stopa bezrobocia w Polsce mocno zmniejszyła się – od maja 2015 roku do maja 2019 zanotowano silny jej spadek (z 10,7 do 5,4 procenta) – co powoduje, że pracodawcom coraz trudniej zdobyć dobrego pracownika.
Firmy zaczęły konkurować między sobą i chcąc przyciągnąć pracowników coraz częściej starają się oferować im różnego rodzaju benefity zdrowotne, takie jak abonamenty prywatnej opieki medycznej czy pakiety sportowe.
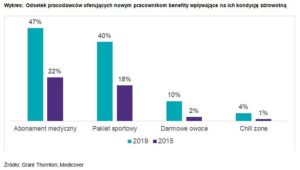
Według badania przeprowadzonego przez Grant Thornton i Medicover, w okresie od stycznia do czerwca 2019 roku już 58 procent pracodawców w Polsce w swoich ofertach obiecywało nowo zatrudnianym pracownikom benefity zdrowotne. Dla porównania, w analogicznym okresie 2015 roku było to tylko 24 procent pracodawców, co oznacza, że popularność tego rodzaju zachęt w ciągu czterech lat wzrosła dwukrotnie.
Czytaj także: 15,6 mld zł można zaoszczędzić dzięki inwestycji w zdrowie pracowników>>>
Pracodawcy najczęściej proponują abonament, zapewniający dostęp do prywatnych placówek ochrony zdrowia – w 2019 roku 47 procent przebadanych ofert pracy zawierało informację o takim beneficie. Jest to znaczny wzrost w porównaniu do 2015 roku, w którym odsetek ten wynosił tylko 22 procent.
Drugim najczęstszym benefitem proponowanym nowym pracownikom przez firmy jest pakiet sportowy, na przykład karta zniżkowa do różnych obiektów sportowych, wejściówki na siłownię oraz na basen. Taki benefit proponuje już 40 procent przebadanych pracodawców. Przez cztery lata odsetek ten wzrósł ponad dwukrotnie – z 19 procent. Coraz popularniejszym benefitem zdrowotnym są również darmowe owoce – obecnie oferuje go już co dziesiąty pracodawca, choć jeszcze w 2015 roku pozycja ta znajdowała się tylko w co pięćdziesiątej ofercie pracy.
– Benefity pozapłacowe to aktualnie bardzo atrakcyjna na rynku pracy „karta przetargowa” coraz częściej wykorzystywana przez pracodawców, zarówno w celu pozyskania wykwalifikowanych specjalistów, jak i zatrzymania pracowników w firmie. Benefity zdrowotne są już wręcz traktowane przez pracowników jako standard. Jeżeli pracodawcy chcą wyróżniać się na rynku, muszą podążać za trendami i proponować mniej powszechne, ale jednak ciekawe bonusy dla poszczególnych grup pracowniczych – mówi Anna Piśmienna, specjalista ds. potencjału ludzkiego w Grant Thornton.
Z badań wynika, że pracodawcy dużo częściej oferują bonusy zdrowotne pracownikom umysłowym niż fizycznym. Obecnie 40 procent firm oferuje pracownikom umysłowym jakikolwiek benefit związany ze zdrowiem. Odsetek pracodawców proponujących taki benefit pracownikom fizycznym jest znacznie mniejszy i wynosi 28 procent. Różnica ta sugeruje, że obecnie niedobór pracowników na rynku pracy jest silniejszy w zawodach umysłowych niż fizycznych.
– Choroba pracownika zawsze wiąże się z wydatkami ponoszonymi zarówno przez system opieki zdrowotnej, społeczeństwo, jak i pracodawcę. Jej całościowy koszt nie jest jednak zawsze taki sam. Zależy on przede wszystkim od rodzaju choroby i częstości jej występowania, ale także od możliwości szybkiej diagnostyki i skutecznego leczenia. Oznacza to, że dzięki wysokiej jakości opiece medycznej, koszty te można znacząco obniżyć – komentuje dr n.med. Katarzyna Gorzelak-Kostrzewska, kierownik ds. profilaktyki i medycyny pracy, Medicover.
Zarówno benefity związane z dostępem do prywatnej opieki medycznej jak i pakiety sportowe są częściej proponowane w firmach zajmujących się usługami lub budownictwem niż w przedsiębiorstwach produkcyjnych – odpowiednio 58 procent do 39 procent w przypadku pakietów medycznych i 41 procent do 37 procent w przypadku pakietów sportowych.
Wielkość firmy również ma znaczenie przy oferowaniu nowym pracownikom pakietów zdrowotnych. Według badania, w tym obszarze firmy duże stanowią nawet dwukrotnie wyższy odsetek od firm małych i mikro.
Podobne znaczenie ma lokalizacja danej firmy – aż 53 procent w przypadku abonamentów medycznych i 55 procent w przypadku pakietów sportowych przedsiębiorstw w dużych miastach oferuje nowym pracownikom benefity zdrowotne. W samej Warszawie odsetek pracodawców proponujących takie pakiety wynosi ponad 60 procent Z kolei w mniejszych miejscowościach tylko 21 procent przedsiębiorstw oferuje benefity prywatnej opieki medycznej i tylko 15 procent karnety sportowe.
Pełen raport dostępny jest na www.GrantThornton.pl.