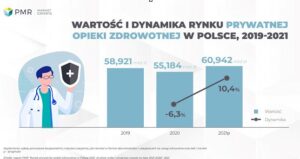
Pracodawcy Medycyny Prywatnej podczas walnego zgromadzenie członków 22 czerwca 2021 podsumowali działalność związku w roku 2020. Był to rok szczególny, ponieważ zdominowany przez pandemię Covid-9, dlatego też wiele podejmowanych działań dotyczyło wymagań i rozwiązań koniecznych w tym okresie.
Prywatny sektor zawsze czuł się częścią publicznego systemu opieki zdrowotnej i zawsze budował bezpieczeństwo zdrowotne oraz brał odpowiedzialność za zdrowie, a także życie Polaków, dlatego od początku pandemii deklarował chęć zaangażowania się w systemowe działania dotyczące walki z Covid-19.
Pracodawcy Medycyny Prywatnej aktywnie włączyli się w akcję uruchamiania „łóżek covidowych i respiratorów”, nawiązano współpracę między sektorem prywatnym (członkami zrzeszonymi w organizacji) a Ministerstwem Zdrowia.
Po wspólnej konferencji ministra zdrowia i prezes Pracodawców Medycyny Prywatnej Anny Rulkiewicz, która odbyła się 19 października 2020 roku, w ciągu kilku dni szpitale prywatne udostępniły ponad 1000 łóżek dla pacjentów zmagających się z Covid-19. W kolejnych dniach udostępniano kolejne łóżka dla tych pacjentów i ostatecznie było ich ponad 2300.
Czytaj na ten temat: Prywatne szpitale włączają się w walkę z epidemią>>>
Personel medyczny szpitali prywatnych również był delegowany do pracy w podmiotach publicznych, poza tym laboratoria diagnostyczne, placówki ambulatoryjne, lekarze rodzinni, działy rehabilitacji oraz transport sanitarny równie mocno angażowali się w zmagania z epidemią.
Prywatne firmy prowadzące działalność w zakresie diagnostyki laboratoryjnej, będące członkami Pracodawców Medycyny Prywatnej, od początku włączyły się do wykonywania testów w kierunku Sars-CoV-2. Obecnie jedna trzecia laboratoriów wykonujących takie testy, które zostały umieszczone na liście opublikowanej przez Ministerstwo Zdrowia, to podmioty prywatne.
Placówki zrzeszone w Pracodawcach Medycyny Prywatnej od początku włączyły się także do Narodowego Programu Szczepień przeciw Covid-19, biorąc udział w organizacji powszechnych punktów szczepień, punktów drive-thru oraz wykonując szczepienia w swoich placówkach, w całej Polsce.
Czytaj także: Diagnostyka wykonała 30 tysięcy szczepień>>>
Pracodawcy Medycyny Prywatnej, chcąc wyjść naprzeciw oczekiwaniom członków, przy współpracy z Pracodawcami RP, z uwagi na trudną sytuację, w jakiej pandemia postawiła system ochrony zdrowia, wkrótce po jej ogłoszeniu uruchomili cykl seminariów on-line z cyklu „Anna Rulkiewicz zaprasza…”, które poświęcone były tematom związanym z organizacją opieki zdrowotnej i aktualną sytuacją całego sektora zdrowotnego.
Webinaria te cieszyły się dużą oglądalnością (zazwyczaj zbierały 100-200 widzów). Do rozmowy zapraszani byli kluczowi decydenci, interesariusze oraz przedstawiciele instytucji zaangażowanych w działalność na rzecz zdrowia publicznego, między innymi wiceministrowie zdrowia, Główny Inspektor Sanitarny, zastępca prezesa NFZ, dyrektor Narodowego Instytutu Zdrowia Publicznego – Państwowego Zakładu Higieny czy prezes Naczelnej Rady Pielęgniarek i Położnych.
Eksperci wyjaśniali wszelkie wątpliwości dotyczące aktualnej sytuacji, odpowiadali na pytania widzów pojawiające się na czacie oraz udzielali wskazówek. Seminaria dotyczyły takich tematów jak między innymi przywracanie działalności podmiotów leczniczych, powroty do pracy w czasie epidemii, zmiany w funkcjonowaniu ambulatoryjnej opieki zdrowotnej spowodowane epidemią Covid-19, e-zdrowie, ochrona personelu w podmiotach leczniczych w związku epidemią, rola systemów informatycznych w medycynie laboratoryjnej w erze Covid-19, kadry medyczne w dobie koronawirusa oraz rehabilitacja w czasach pandemii.
Pracodawcy Medycyny Prywatnej, we współpracy z firmą Deloitte, przygotowali raport „Zdrowie Polaków po pandemii. Co możemy zrobić razem”, w którym znalazły się kluczowe zadania, jakie stoją przed systemem ochrony zdrowia w Polsce, w szczególności z punktu widzenia potrzeb pacjentów, a także zaprezentowane zostały dobre praktyki wypracowane przez placówki z prywatnego sektora opieki zdrowotnej, których wdrożenie może usprawnić system opieki zdrowotnej.
Raport do pobrania dostępny jest tutaj>>>
Poza działalnością związaną bezpośrednio z budowaniem bezpieczeństwa zdrowotnego w czasie Covid-19, Pracodawcy Medycyny Prywatnej przyczynili się również do budowania i wzmacniania współpracy z decydentami, jaki i ze środowiskiem profesjonalistów oraz ekspertów medycznych.
Związek w ramach swojej działalności kładzie olbrzymi nacisk na zwiększanie inwestycji w organizację opieki zdrowotnej, zasoby ludzkie, podnoszenie kompetencji, zdrowie pracowników oraz budowanie relacji z interesariuszami systemu, którzy mogą mieć wpływ na efektywną działalność gospodarczą placówek medycznych.
Związek inicjuje i angażuje się w szereg prac mających na celu zmiany funkcjonowania rynku medycznego. Promuje i wspiera najlepsze praktyki zapewniające przestrzeganie zasad równego traktowania, etycznego postępowania, dbania o relacje pracodawca-pracownik i zapewniające społeczną odpowiedzialność za dostarczane usługi.
W ocenie związku konieczne jest zapewnienie wzrostu środków przeznaczonych dla systemu ochrony zdrowia. Należy też położyć większy nacisk na cele zdrowotne, jakie mają w ramach planowanego budżetu zostać osiągnięte.
Postulaty dotyczą rozsądnego wydatkowania finansów i przejścia od płacenia za usługę do płacenia za wyniki zdrowotne. Rozwiązania tworzone w systemie ochrony zdrowia powinny być skupione na potrzebach pacjenta, wynikach leczenia, rozwoju kadr medycznych, które są kluczowe dla zapewnienia efektywnej opieki medycznej, oraz jakości tej opieki.
Związek przygotował rekomendacje, w tym legislacyjne, dotyczące inwestowania w zdrowie pracowników i zmianę modelu medycyny pracy. Rozwiązania te znalazły swoje odzwierciedlenie w rozporządzeniu ministra zdrowia zmieniającym rozporządzenie w sprawie przeprowadzania badań lekarskich pracowników, zakresu profilaktycznej opieki zdrowotnej nad pracownikami oraz orzeczeń lekarskich wydawanych do celów przewidzianych w Kodeksie pracy.
W ramach Pracodawców Medycyny Prywatnej działają fora tematyczne, takie jak forum IT, Forum Telemedycyny, Forum Pielęgniarek i Położnych, Forum Diagnostyki Obrazowej, Forum Medycyny Laboratoryjnej, Forum Szpitali, Forum Rehabilitacji, Forum Ubezpieczeń Zdrowotnych oraz Forum Równego Traktowania.
Na temat działalności Forum IT i Forum Telemedycyny Pracodawców Medycyny Prywatnej czytaj tutaj>>>
Związek przyczynił się również do wprowadzania przez resort zdrowia rozwiązań uprawniających opiekunów medycznych do pobierania wymazów w kierunku Sars-CoV-2. Zaproponował propozycje racjonalizacji zasad kwarantanny dla osób wjeżdżających do Polski w oparciu o badania laboratoryjne.
Za sukces związku należy uznać także bardzo duże zaangażowanie merytoryczne forów tematycznych związku w bieżące kreowanie otoczenia prawnego branży medycznej w Polsce. Jednym z sukcesów pracy forów było duże zaangażowanie w prace nad zmianami w diagnostyce laboratoryjnej oraz rozwój telemedycyny w partnerstwie z resortem zdrowia.
Z inicjatywy Pracodawców Medycyny Prywatnej w ramach Rady Dialogu Społecznego dyskutowano o problemach opieki zdrowotnej w Polsce, w tym między innymi o nakładach na ochronę zdrowia w perspektywie dochodzenia do poziomu 6 procent PKB, o potrzebach zdrowotnych i problemach sieci szpitali, a także o wzmacnianiu roli prywatnych świadczeniodawców w ochronie zdrowia i ich równym traktowaniu.
Związek niezwykle aktywnie uczestniczył w organizowaniu spotkań z kluczowymi decydentami z obszaru ochrony zdrowia, w tym z przedstawicielami Ministerstwa Zdrowia, prezesem NFZ i prezesem AOTMiT. Interweniował w sprawach indywidualnych członków u płatników i decydentów. Brał także udział w Trójstronnym Zespole ds. Ochrony Zdrowia, w pracach Rady Dialogu Społecznego czy posiedzeniach parlamentarnych, w dialogu nad kluczowymi projektami aktów prawnych, wypracowując wspólne stanowiska do ustaw i rozporządzeń. Działał także w celu dotarcia do mediów z przekazami na temat sektora medycyny prywatnej.
W 2021 roku Pracodawcy Medycyny Prywatnej skupiają się na pracy w ramach Rady Dialogu Społecznego, na pracy forów tematycznych, szczególnie zwiększając nacisk na lecznictwo szpitalne, oraz na wzmocnieniu budowania pozytywnego wizerunku medycyny prywatnej. Ten ostatni cel jest realizowany poprzez przygotowanie raportów oraz stworzenie forum zajmującego się standaryzacją postępowań w nowych warunkach sanitarnych.
Forum Pielęgniarek i Położnych Pracodawców Medycyny Prywatnej aktywnie działa na rzecz samodzielności tych grup zawodowych. Czytaj na ten temat: Przesuwanie kompetencji powinno być działaniem systemowym>>>
Wzmacnianie roli prywatnych świadczeniodawców w ochronie zdrowia odbywa się między innymi poprzez utrzymywanie stałego dialogu ze stroną rządową, stroną związkową oraz innymi decydentami.
Działania związku dotyczą w tym roku także bieżącej legislacji, opiniowania wybranych aktów prawnych oraz dalszego przeciwdziałania negatywnym konsekwencjom zmian dla prywatnego sektora poprzez inicjowanie rozwiązań legislacyjnych oraz debaty publicznej wokół istotnych z punktu widzenia medycyny prywatnej zagadnień.
Z uwagi na zmienne otoczenie regulacyjne oraz istniejący stan pandemii spowodowanej wirusem Sars-CoV-2 związek planuje dalej monitorować bieżące projekty legislacyjne i możliwie włączać się z głosem doradczym w prace nad wybranymi ustawami, jednocześnie promując wartości płynące ze współpracy sektora prywatnego z publicznym.
Planowane jest tworzenie nowych rozwiązań związanych z zachowaniem wyższych standardów sanitarnych w podmiotach leczniczych oraz zmian organizacyjnych związanych z telemedycyną. Związek planuje angażowanie się we wspieranie dalszego rozwoju medycyny pracy w kierunku opieki profilaktycznej.
W roku 2021 związek bierze także udział w wybranych konferencjach medycznych, takich jak Priorytety Zdrowotne, Kongres Wyzwań Zdrowotnych czy Forum Ekonomiczne w Karpaczu.
Na temat udziału Pracodawców Medycyny Prywatnej w Kongresie Wyzwań Zdrowotnych czytaj tutaj: Można lepiej spożytkować zasoby prywatnego sektora ochrony zdrowia >>>