Fresenius Nephocare Polska, stawiając na nowoczesne rozwiązania IT, zastosował nowy kanał komunikacyjny – e-kioski, które pojawiły się w stacjach dializ Centrum Dializ Fresenius i które pozwalają na łatwy i szybki dostęp do wewnętrznych zasobów firmy i systemów kadrowych.
Personel ośrodków medycznych, zwłaszcza pielęgniarki, wykorzystują komputery do monitorowania opieki nad pacjentami. W związku z tym korzystanie z nich do celów pozamedycznych bywa ograniczone. Coraz więcej firm stawia jednak na zmianę jak największej liczby procesów administracyjnych, kadrowych czy komunikacyjnych z wersji papierowej na wersję elektroniczną. Takie działania, związane z przyspieszeniem czynności, łatwiejszą ich koordynacją czy dbałością o środowisko naturalne są także celem Fresenius Nephrocare Polska, największej firmy w Polsce prowadzącej stacje dializ w całym kraju. Aby zapewnić szybki i bezproblemowy dostęp do zasobów firmowych pracownikom ośrodków dializ, firma realizuje projekt wdrażania w stacjach tzw. e-kiosków.
– Dzięki e-kioskom uruchamiamy kolejny kanał komunikacji z naszymi pracownikami z ośrodków w całej Polsce. To rozwiązanie umożliwi im dostęp do informacji na temat aktualnych projektów i działań firmy, a także między innymi pozwoli logować się do systemów składania wniosków urlopowych i szkoleniowych – mówi dr Tomasz Prystacki, prezes zarządu Fresenius Nephrocare Polska. – Dla osób, które na co dzień nie pracują przy komputerze, to świetne rozwiązanie, ponieważ z e-kiosku można korzystać w dowolnej chwili, a tym samym szybko i sprawnie załatwić wszystkie formalne sprawy.
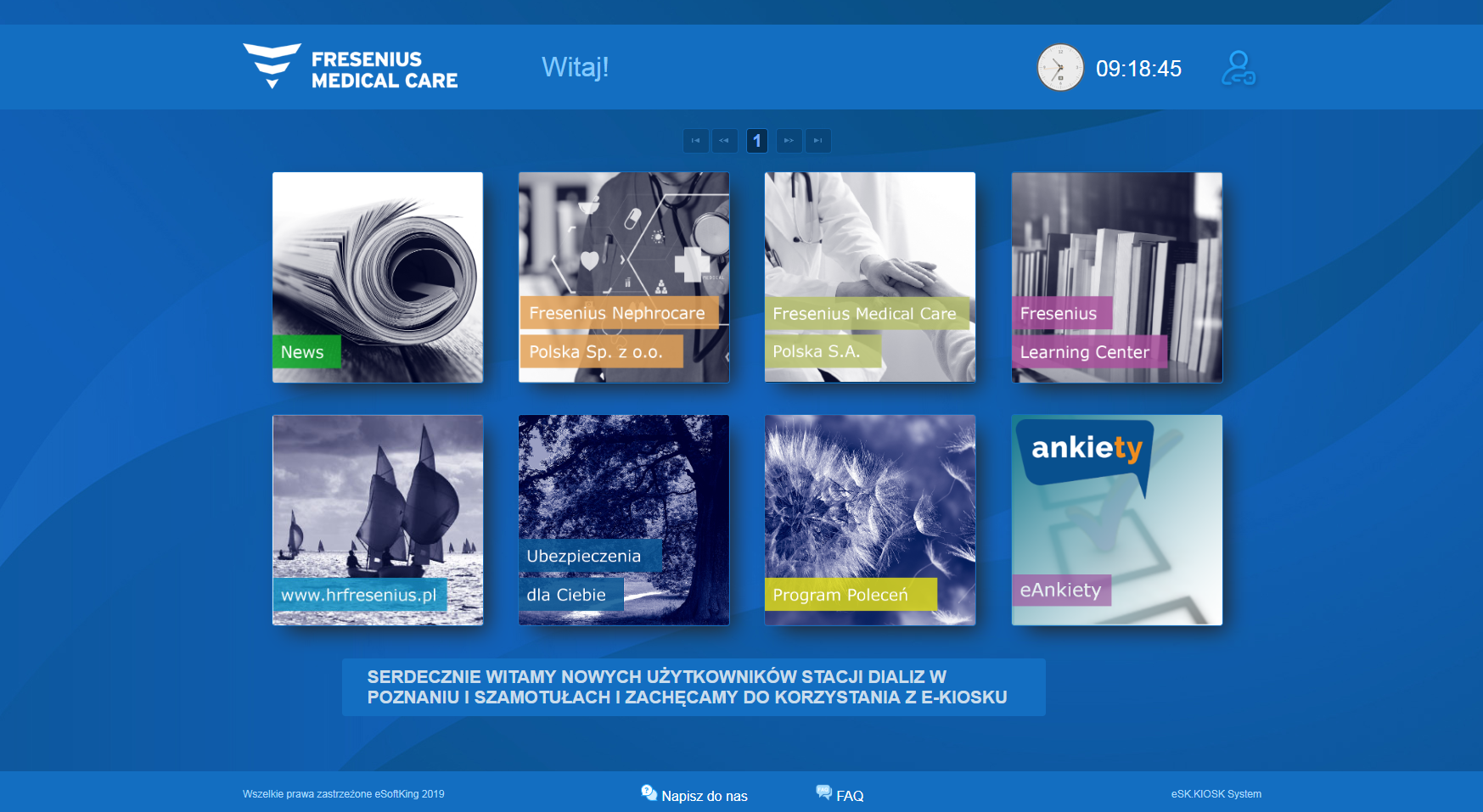
E-kiosk to urządzenie z ekranem dotykowym, przypominające bardzo duży tablet. Instalowane jest w pokojach socjalnych personelu ośrodków dializ lub w miejscach zapewniających poufność korzystania, czyli takich, które są poza wyznaczonymi kierunkami ruchu pacjentów. Przy każdym z nich montowana jest specjalna osłona, zapewniająca prywatność, która konieczna jest zwłaszcza przy przeglądaniu dokumentów kadrowych czy harmonogramu pracy.

Każdy pracownik posiada swój profil, do którego loguje się ze strony startowej. Może wówczas edytować swoje dane, sprawdzić potrzebne informacje, pobierać dokumenty oraz składać elektroniczne wnioski. W swoim profilu pracownicy mają dostęp do dokumentów kadrowych, do bazy wiedzy, informacji teleadresowych czy modułów szkoleniowych. Dokumenty można wydrukować na dostępnej w ośrodku drukarce lub przesłać na swój adres e-mail. Dostęp do profilu zabezpieczony jest kodem PIN, aby zapewnić bezpieczeństwo danych osobowych.
Nowe rozwiązanie IT to dla Fresenius Nephrocare Polska efektywny kanał komunikacji z zespołami ośrodków dializ. Za jego pośrednictwem pracownicy mogą skierować swoje pytania bezpośrednio do zespołu HR czy wypełnić wewnętrzne ankiety. To także istotne narzędzie wspierające program poleceń pracowniczych. W programie tym udostępniona jest baza otwartych rekrutacji, poprzez którą pracownicy mogą rekomendować swoich kandydatów.
– Pielęgniarki w stacji dializ pracują w systemie zmianowym, często poza godzinami pracy działu HR. W tej sytuacji nowa platforma komunikacji jest bardzo dobrym rozwiązaniem, które pozwala na załatwienie formalności w każdym dniu pracy, o dowolnej godzinie, skraca działania administracyjne do minimum i pozwala na zachowanie prywatności każdemu pracownikowi – mówi Małgorzata Liber, dyrektor ds. pielęgniarstwa Fresenius Nephrocare Polska.
– E-kioski to nie tylko projekt nowy, ale i nowatorski. Mamy nadzieję, że dzięki doświadczeniom użytkowników – naszych pracowników, będziemy mogli to rozwiązanie ulepszać i rozszerzać o nowe funkcjonalności, tak aby jak najlepiej spełniało oczekiwania zespołu Fresenius Nephrocare Polska – dodaje dr Prystacki.
E-kioski, zapewniające komfort pracy, wprowadzone są obecnie w 7 ośrodkach, a do końca roku pojawią się kilkudziesięciu kolejnych. Montaż e-kiosku w każdym ośrodku połączony jest z krótkim szkoleniem dla personelu. Wszyscy pracownicy, którzy na co dzień nie pracują przy komputerze, łatwo przekonują się, że obsługa e-kiosku jest bardzo prosta i intuicyjna.
Fresenius Medical Care jest największym na świecie dostawcą produktów i usług dla osób z chorobami nerek, z których około 3,2 miliona na całym świecie regularnie poddawanych jest leczeniu dializami. Dzięki sieci 3.980 stacji dializ Fresenius Medical Care zapewnia leczenie dializami 336.000 pacjentom na całym świecie. Fresenius Medical Care jest również wiodącym dostawcą produktów do dializy, takich jak aparaty do dializ lub dializatory. Oprócz podstawowej działalności firma świadczy powiązane usługi medyczne w zakresie koordynowanej opieki medycznej.
Czytaj także: Kampania społeczna Fresenius wyróżniona w Raporcie Odpowiedzialnego Biznesu>>>
W Polsce Fresenius Medical Care Polska S.A. jest obecny od prawie 30 lat. Produkty firmy do hemodializy i dializy otrzewnowej wykorzystywane są w większości stacji dializ na terenie całej Polski, zarówno w ośrodkach publicznych, jak i niepublicznych. Obecnie Fresenius Medical Care świadczy usługi dializacyjne poprzez spółkę Fresenius Nephrocare Polska, która tworzy największą w Polsce sieć placówek dializacyjnych – Centrum Dializ Fresenius. Wszystkie zabiegi wykonuje na podstawie kontraktu z NFZ.
Dializa jest zabiegiem umożliwiającym oczyszczenie krwi z toksycznych produktów przemiany materii, usunięcie nadmiaru wody z organizmu i wyrównanie zaburzeń jonowych krwi w sposób zbliżony do tego, w jaki czyni to nerka. W nefrologii stosuje się zabiegi dializacyjne u pacjentów ze schyłkową niewydolnością nerek, którzy nie kwalifikują się do zabiegu przeszczepienia nerki, bądź oczekują na ten zabieg. Jest to zabieg podtrzymujący przy życiu.
Hemodializa jest to dializa pozaustrojowa. Polega na stworzeniu stałego dostępu naczyniowego, dzięki czemu można pobierać strumień krwi do dializatora, w którym krew jest oczyszczana (przy pomocy specjalnego płynu dializacyjnego). Po jednej stronie błony dializatora przepływa krew, a po drugiej – płyn dializacyjny. Na zasadzie dyfuzji zbędnie produkty przemiany materii przedostają się przez błonę półprzepuszczalną z krwi do płynu dializacyjnego. Oczyszczona krew wraca do pacjenta.
Dializowany chory musi wykonywać zabieg w stacji dializ 3 razy w tygodniu. Każda wizyta trwa kilka godzin.
Dializa otrzewnowa jest to dializa wewnątrzustrojowa. Błona otrzewnowa wykorzystana jest jako półprzepuszczalna błona dializacyjna. Do jamy brzusznej wprowadzany jest płyn dializacyjny. Płyn wprowadza się poprzez specjalistyczny cewnik umieszczany na stałe w jamie brzusznej pacjenta. Zabiegi wykonywane są samodzielnie przez pacjenta w domu, po przejściu odpowiedniego szkolenia. Pacjent do ośrodka dializ udaje się tylko na kontrolę.
W Polsce obecnie działa około 260 stacji dializ, w których dializowanych jest prawie 20.000 pacjentów.