Olsztyn: powstała nowa pracownia diagnostyki obrazowej
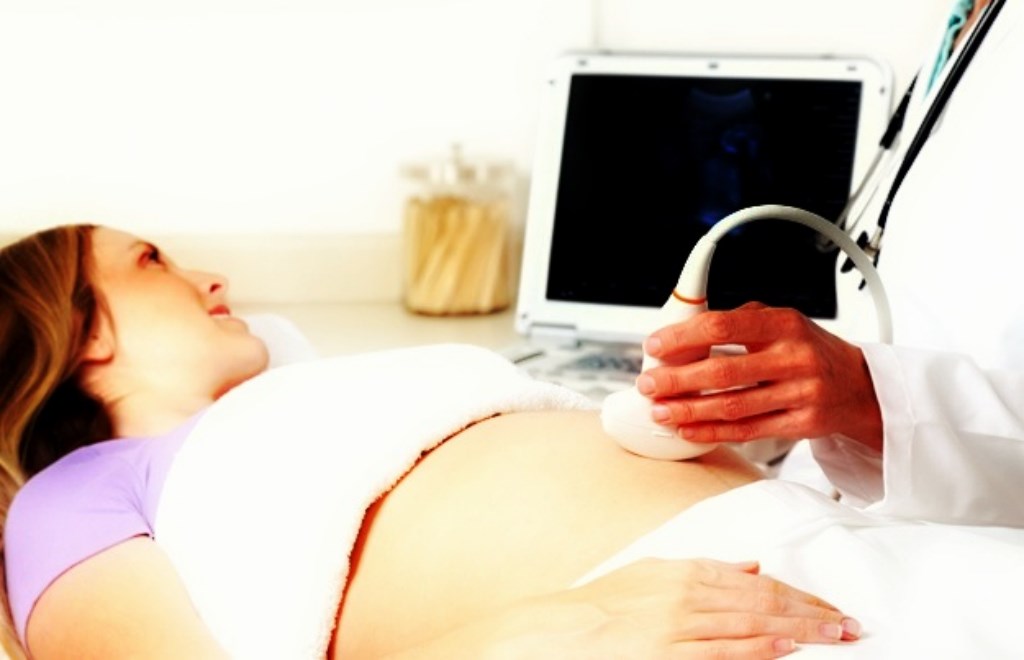
12 listopada 2019 w Olsztynie zostało otwarte prywatne Centrum Diagnostyki Obrazowej Nox. W ofercie placówki jest obrazowa diagnostyka stomatologiczna, radiologii klasyczna i badania USG. Centrum oferuje też konsultacje z zakresu radiologii zabiegowej i diagnostykę chorób piersi.
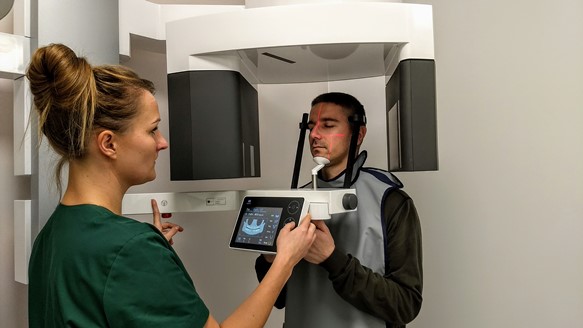
Placówka wykonuje między innymi badanie tomografii stożkowej – CBCT, wykorzystywane w stomatologii, chirurgii szczękowej, ortodoncji oraz laryngologii.
– CBCT czyli tomografia komputerowa z możliwością rekonstrukcji trójwymiarowych (3D), jest metodą wizualizacji struktur twarzoczaszki. Jej głównymi zaletami są bardzo niska dawka promieniowania, szybkość i wysoka jakość zdjęcia 3D. W efekcie ułatwia stawianie diagnozy i monitorowanie leczenia. – mówi Marzena Zielińska, kierownik Centrum.
Ofertę centrum uzupełniają badania pantomograficzne oraz cefalometryczne – każde z nich jest wykonywane na urządzeniach firmy Morita.
W placówce dostępne są także badania RTG wewnątrzustne, a także badania w zakresie radiologii klasycznej oraz ultrasonografii.
W pracowni można wykonać między innymi badania obrazowe u dzieci.
Dyrektorem medycznym Nox jest dr n. med. Anna Szalcunas-Olsztyn.
Centrum ma siedzibę przy ulicy Franciszka Barcza 58 lok. U18. Pacjentów przyjmuje od poniedziałku do soboty.
Czytaj także: Lux Med: nowe centrum medyczne w Kaliszu>>>